我が国の最先端再生医学研究を語る
岡野 光夫 氏
http://www.ips-network.mext.go.jp/column/interview/04/no01.html
インタビュアー:本間 美和子(iPS Trend 監修)、佐藤 勝昭(科学技術振興機構)
掲載日:2009年10月19日
前回、井村先生がインタビューの中で語られた"Regenerative Medicine
(再生医療)"は、失われた身体機能を回復するための「夢の医療」として、世界中でしのぎを削る先端研究が進められている。
他種生物由来臓器や他家移植では拒絶の問題があることから、iPS細胞の利用が一気に注目を集めた所以である。
東京女子医大教授・岡野光夫先生グループは、iPS研究が幕開けする以前より、医学と先端工学分野の融合による優れた再生医療技術を次々と開発し、その成果は海外からも「人類の宝」と賞賛を受けている。
学問分野としても高い評価を受けている我が国の再生医学、その現場で生の声をお聞きした。
聞き手:
JSTでは、ホームページに、一般の人にもわかりやすくiPS細胞研究の最新の動きを紹介するコーナー"iPS Trend"を設けています。
このなかで、いろいろな切り口でインタビューを行っています。
今回は、最も医療に近い位置で、iPSに関わっておられる岡野先生にお話しを伺おうということで参りました。よろしくお願いします。
21世紀の医療は、対症療法でなく、根本治療でなければならない。それが再生医療。
岡野:
私は、iPSの研究とは全くちがったアプローチで再生医療に関わってきました。そこからお話しをしましょう。
20世紀は化学工学が発達して製薬産業が花開き発展した時代といえます。さらに、70年代から80年代にかけて細胞工学、遺伝子工学という新しいテクノロ
ジーが進展し、ペプチドやホルモンなどを大量に、同じものを何トンでも製造できる時代に突入しました。そして低分子医薬からバイオ医薬の時代に移り、酵素
欠陥の患者もペプチドホルモン治療で治るようになりました。
しかし私は、21世紀の医療は、根本治療を目指すものでなければならないと思っています。現在の医療は対症療法の治療を行っています。血友病で凝固因子
(ファクター8番)欠損の患者が5000名いますが、医療費という観点では、リコンビナントで合成したファクター8のバイオ医薬で200億円かかっていま
す。糖尿病もインシュリン注射で治療が行われていますが、これも大変なお金がかかります。小児患者へも、将来ずっとこうした医療を続けさせて良いはずはありません。
21世紀はまさに対症療法から脱却し、細胞・組織を利用する根本治療のために新しい再生医療を打ち立てることこそ、21世紀の医療に必要なことです。
細胞シートの驚くべき効果
聞き手:
先生の開発された細胞シートは、まさにそこをめざしているのですね。

岡野:
細胞治療は筋芽細胞の細胞浮遊液を心臓に注射するなど以前から行われていましたが、数%以下の移植率なのです。移植した細胞が生着できずに目的部位にとどまらなかったり、死んだりしてしまうのです。
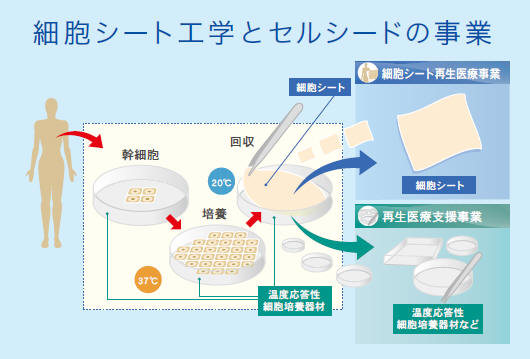
こうした問題を解決する新しい技術として、私たちは自己の身体から採った細胞(自家細胞)をもとに「細胞シート」を作製する技術を開発しました。細胞を
シート状に培養すると細胞間結合タンパク質によって細胞同士がインタラクトするのですが、剥がすときにディスパーゼ(タンパク質分解酵素)を使用すると結合タンパク質も破壊され、細胞間の構造的・機能的連結が切れてしまうのです。
そこで、タンパク質分解酵素の代わりに、N-イソプロピルアクリルアミドの高分子(PIPAAm)修飾表面を開発したのです。
この物質表面は、32℃を境に水との親和性が大きく変化するので、PIPAAmを培養皿表面にナノオーダーの均一な厚さで固定すると、細胞の培養に適した
37℃では表面が疎水性になり、細胞が接着・増殖しますが、培養後32℃まで以下に下げると表面は親水性になって、細胞をシートのままきれいに剥がすこと
ができるのです。
これは1990年頃パテントを取りました。
しかし、この温度応答性高分子(PIPAAm)が均一な厚みとしてナノレベルのオーダーで表面固定されないと、細胞を培養することができないのです。
どこまで薄くすればよいか。20nmくらいまで薄くすると、これによって初めて細胞がうまく接着し温度変化により、またうまくはがれることがわかったのです。
細胞自身が発現する接着タンパクのファイブロネクチンを保持したまま剥離できるため、この細胞シートはまさにスコッチテープのような細胞です。
聞き手:
たしか、1990年頃お聞きしたときは、もっとPIPAAm層が厚かったような気がしましたが。
岡野:
そうです。20nmということを正確に言えるようになったのは、表面解析技術が進んだ2000年すぎになってです。
表面を少しずつ蒸散させながらTOF-SIMSで見る解析方法を開発したことにより、経験的な「薄さ」が正確な数値としてわかるようになりました。
聞き手:
先生は、ずいぶんいろいろのファンディングを受けておられましたね。
岡野:
1995年頃、未来開拓で毎年1億5千万を5年間いただきました。
そのあと、ハイテクリサーチ、COE、CREST・・などがあって、今は振興調整費「先端融合」を毎年7億、7年もらうプロジェクトが進行しています。
ずっと続いていただいたおかげで、かなり設備も充実しました。
聞き手:
先生は化学のご出身で、このような医療への貢献を進めるようになったのはどういうきっかけがあったのですか。
岡野:
私は、40くらいまでサイエンス、ネーチャーに論文を書くことだけが目的で研究を進めていました。
Utah大学から帰ってきて、東京女子医大に勤めるようになって、本気でやり方を変えなければだめだと思いました。
Utahから帰ってその意欲を新たにして、医学と工学を融合した「先端生命医科学専攻」の大学院を作ったのですが、当時、医者は工学者に何か役に立つもの
を作ってくれるだろうと期待、一方、工学者は良いテクニックや良いプロダクトは医者が使用法を考え使ってくれるだろうと勝手に期待していました。
私は、工学部を卒業して医学部の助手となったのですが、当時は領域の重要性が必ずしも理解されずに30代は苦労しました。
「医工の連携は自分の頭と体でやり抜く」ことが必要だと思い、アメリカに飛び出し、そして帰ってきました。それで、患者を治すことを目的とした細胞シート工学研究を始めたのです。
細胞シートは臓器のパーツを作れる
聞き手:
細胞シートを使うと何ができるのですか。
岡野:
細胞シートは培養表面との間にファイブロネクチンやラミニン5を中心とする接着タンパクを分泌します。
細胞表面にファイブロネクチンやラミニン5を作ります。この片面がのりとなった細胞シートはまるでスコッチテープのような接着性を示します。
それまでは、ディスパーゼ(タンパク質分解酵素)を使っていたので接着タンパクを分解し、細胞シート化を操作することが出来なかったのです。
私の細胞シートでは、あらゆる上皮系のシートを中心に種々のものが作れます。
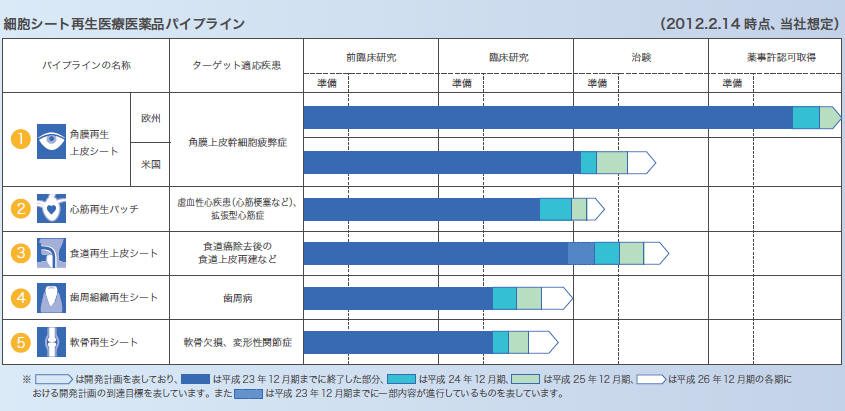
2001年から2003年に阪大医学部眼科の西田講師(現東北大教授)と共同で細胞シートを使って角膜上皮細胞シート移植再生治療を行い成功しました。
わずか2mm四方の患者本人の口腔粘膜細胞から培養される細胞シートは、接着タンパク質をもっていて、温度変化により剥離、移植できるため移植時に縫合の必要がなく、10分程度で角膜実質に接着するのです。現在まで30例が成功しています。
聞き手:
臨床治験をやるのは大変でしょう。
岡野:
臨床試験で効果を確認し日本で治験をやろうと思うと、安全面と効果について大変な量のデータと文書が必要です。
海外でも注目される細胞シートを使った角膜移植

岡野:
私が海外で学会発表の折、フランスのオディーダモール教授が聞いていて下さり、強力なバックアップをして下さっています。私たちが刊行したNew England
Journal of
Medicineの論文を読んでくれて、私が日本で作ったセルシードというベンチャーがフランスで行う治験を一緒にやろうということになり、共同治験をス
ターとしました。
口の中の粘膜の細胞を2mm角ほど取って培養して角膜上皮の治療用細胞シートとして移植します。
2007.9〜2009.7の間に26例の治験を実施し、いま1年間のフォローアップに入っています。
来年6月以降に申請を行い、認可されればヨーロッパで治療が始まるようになります。
日本の従来の角膜移植法では治癒しなかった例も成功例があります。フランスの医師達からは、「これは人類の宝だ」と言われ強力な支援を頂いています。
細胞シートを使って心筋症や食道癌の再生医療にも効果
聞き手:
最近、岡野先生のグループで心筋症の治療に細胞シートを使って成功したと聞きました。
岡野:
阪大の澤先生と共同でやっています。医師法によって、女子医大で作った細胞シートを女子医大の患者に使うのは倫理委員会の承認の下でOKなのですが、阪大
に持って行くには治験が必要となります。だから澤先生のグループの医師達に来てもらって細胞シートの作り方をお教えし、長い共同研究の基盤の上で、阪大で
臨床試験をスタートしました。
澤先生のところに拡張型心筋症の患者が入り、この患者は左心補助心臓を付けて心臓移植の順番を1年半も待っていました。日本では心臓移植のドナーを見つけるのが極めて困難で待ち続けなければなりません。
私たちは、足の筋肉から筋芽細胞を採って細胞シートを作り心臓に貼り付けたのです。
すると細胞シートが血管誘導因子を出し続けることによって、3ヶ月で補助心臓を取りのぞき、7ヶ月後には退院するまでになりました。
また、食道癌の手術は通常、首、胸部、腹部、の3カ所を切開するのですが、内視鏡手術により食道上皮組織ガンを切除した後に口の粘膜細胞シートを使うことによって、侵襲性も低く癌除去後の狭窄も防ぐことが出来、数日中に退院できました。
このように、私たちは世界に先がけて、角膜、心筋、食道の細胞シート治療に成功しました。私たちの使う細胞シートというのは、移植部位でVEGF、
HGF など増殖因子や血管を誘導するサイトカインを分泌することで、移植部位に適する生着が出来るのです。細胞を100%貼り付け移植することができます。
細胞をあらかじめばらばらにする方法では、周囲の組織とコミュニケートしながら生着することはできません。これが大きな特徴で、夢の再生医療といわれる所以です。
聞き手:
他臓器の細胞を使っているのにどうして移植した後の臓器の一部になれるのですか。
岡野:
角膜を例に取りますと、移植した口腔粘膜細胞シートは周りとコミュニケーティブな環境をつくることにより、角膜の上皮に「分化する」、すなわち透明性を維持した上皮組織をつくるのです。
心筋の場合も、貼り付けた細胞シートと心筋の間に30分でギャップジャンクション(細胞間の接着)が出来ます。心筋細胞はコネクシン43を発現するので、
それから構成されるコネクソン・ヘキサマーが働き細胞間が連結した結果、電気的な信号に同期するような「拍動」を開始します。
ミリの厚さの心筋細胞シートも作れる
岡野:
細胞シートは幾重にも積層すると、酸素と栄養分が中心部まで十分に供給されず壊死してしまいます。
100〜200μmの厚さの組織までなら拡散で酸素とグルコースを供給することができます。
しかしそれ以上厚い組織では、毛細血管による酸素や栄養の補給が必須となります。
100μmの細胞シートを数層重ねた組織を作る際に血管の内皮細胞を5-10%程度入れておくと培養している間に毛細胞血管網様の構造ができてきます。こ
の100μmの組織を皮下に移植すると10時間以内にホストの血管網と移植組織の血管網が結合し、組織内に血液が流れはじめ、組織は安定に生着します。
10時間ごとにこの移植を積層化させたミリオーダー厚さの組織を作り出すことに成功しています。
医はアートの世界から脱却しないと多数の患者が救えない
聞き手:
細胞シートでたくさんの患者が救えるようになるのでしょうか。
岡野:
現在では、角膜治療のための細胞を1人分作るのに2週間かかります。私どものCPCでは5室あって、月に10人、年に60人くらいは治せます。
しかし、もっとたくさんの患者を救うには、医学がこれまでのアート(神の手)から脱却してテクノロジーを取り入れないと医療は進まないでしょう。
それで、わたしは、日立のグループと協力してロボットを利用した自動培養装置を開発しています。50cm立方の空間で自動的に細胞シートをつくり、このような自動培養装置が数千台システム化された「細胞ファクトリー」を作りたいと思っています。
細胞シートの臨床応用は、角膜に始まって、現在では、食道、心筋などに広がってきます。
元東京医科歯科大学教授・歯周病専門の石川特別教授との歯根膜細胞シート再生治療の共同研究や、食道ガン患者や心筋症患者へ新しいマニュピュレータを利用した内視鏡手術を開発しています。
網膜細胞シートの3ミリの細胞シートを扱えるマニピュレータもオリンパスと共同で開発しています。
iPS細胞を治療に使うには細胞シートを使うことが有効
聞き手:
岡野先生は最近、iPS細胞で細胞シートをつくる研究をしておられると聞いたのですが。
岡野:
理研の高橋政代先生と網膜iPS細胞シート治療の共同研究を進めています。
iPS細胞研究の問題は必ずしもすぐに治療に使えないことです。
現在、iPS細胞をどう作るかばかりに注目が集まっていて、どうすればiPS細胞を治療に使えるかという視点が欠けています。
注射をしてもだめなんです。本当に日本発の大発見を育てたいなら、どうiPS細胞をつくり、どういう方法で治療につなげていくか、海外のES細胞研究のように「治療戦略」をちゃんとたてることが大切です。
米国は、すでに遺伝子をいじらないでiPS細胞を作っていますし、特許の面でも日本はすでに欧米に遅れています。
私たちは角膜の治療、という観点から研究を進めてきましたが、iPS技術は膵臓、心臓、肝臓、神経系、網膜細胞などが実際に応用できれば素晴らしいことで
すから、細胞シート再生医療とあわせて治療戦略を立てなければならない段階です。目の前の課題であり、10年先、20年先というスピード感では後進国に
なってしまうでしょう。
聞き手:
さきほどのお話で、口の中の細胞で角膜シートを作ったりできるというのであれば、iPSを細胞シートにするメリットはあるのですか。
岡野:
我々の体の中の細胞、幹細胞で再生治療のでできるところにiPS細胞をつかってもあまり大きな意味がないのです。
しかし、膵臓、心臓、肝臓などの細胞は培養増殖を効果的にできませんから、iPS細胞から作ることは意味があるのです。
細胞ができてくると、私たちの技術と組み合わせて治療ができるのです。
今後は横断的連携の戦略で対応して行くことが大切です。
聞き手:
文科省はロードマップを作っていますが・・
岡野:
薬のスクリーニングに使おうというのはいいですね。
さらに、戦略マップを作って、具体的にどういう診断をしていくのか、テラトーマ(奇形腫)を作らせない安全性の担保はどうするか、などキーポイントには研究費を出すべきでしょう。
米国ではオバマ政権下、早速脊髄損傷の治療にES細胞を使うことが認められました。
日本も、従来の枠組みにとらわれない世界に負けない競争の論理をもたな体制の整備を急がなければなりません。
内外に広がる細胞シートの応用
聞き手:
先生の開発した方法は、高度なナノテクを使っておられるので、なかなか広がらないのではないでしょうか。
東京女子医科大学 先端生命医科学研究所
岡野:
現在、ハーバード大、ピッツバーグ大など国内外で多数の共同研究をすすめています。
確かに一からやろうとするのは大変です。だから、こちらに来て技術を習得してくださいといっています。
現に欧米はもとより中国などから心臓外科医が来ています。国内では、先に述べた澤先生(心臓外科)、西田先生(眼科)のほか山本先生(消化器外科)、大貫先生(胸部外科)などがやっていますし、フィンランド、フランス、イタリアにも広がってきました。
本学外科の大橋准教授がヒトタンパクを発現するマウス肝細胞から細胞シートを開発しました。ヒトのアンチトリプシンを常に分泌するような肝臓細胞を皮下に部分肝臓を作ることに成功しました。現在凝固因子8番を分泌できる肝臓、細胞シートでの治療を検討しています。
こういう技術によって再生医療が進めば、ホルモン補充の対症療法に対し、根本治療が実現されるため結果的に医療費の削減が可能になります。
他家移植のように常に免疫抑制剤を使うというのでなく、自己細胞を使って再生できれば、QOLも向上するでしょう。
再生利用は根本治療としての価値があり、患者の救命のみならず医療費の削減につながるのです。
聞き手:
岡野先生のこれからの抱負をお聞かせください。
岡野:
高度なテクノロジーと融合させた手法で患者と治療する基礎生物学に価値を創造しようとしています。
今、歯髄、などの細胞を利用して神経の再生治療の研究を進めています。
今後は、神経細胞パターンを模した細胞を作ってアルツハイマーを治せる、ペースメーカーの代わりに神経細胞シートを使うなどいろいろアイデアがあります。
さらに細胞シートを2次元から3次元の厚い組織を作る培養へというのも次のテーマです。100ミクロン単位の細胞シートから、現在はミリオーダーの厚さの組織が作れるようになっています。いずれは心臓、腎臓、肝臓などを丸ごとが作れると良いですね。
イノベーションを促進する支援のあり方、特に日本の医療について
聞き手:
イノベーションを促進する支援のあり方、特に日本の医療に対してご意見はいかがでしょうか。
岡野:
今の日本の医学には「今治せない患者をどう治す」という発想が稀薄です。
米国では、どの大病院の後ろにも、何倍もの規模の研究施設があり、今治すことのできない患者を治す戦略的な研究を行っています。NIHは毎年3兆円もかけて研究を支えています。結果として医療費を開発した医薬品や医療機器の産業で得た外貨で十分に稼ぐことができています。
日本の医薬品業界は、国際競争が弱く、日本の医療を十分に支えることができません。
ペースメーカーは、全く作ることができず100%輸入でカテーテルの78%が輸入品だと言うことを知っていますか。
日本は世界に冠たる電気産業、高分子産業の技術があるのに、産業界はリスクあるいは規制の問題から医療分野に十分に力を入れていません。リスクを抱えて最新医療技術の開発へと挑戦することを避け続けている。
世界の患者を治すテクノロジー開発が必要です。しかし、厚労省は日本の1億2千万の患者しか見ていない。
欧州は医療技術の成果をEU全国民に届けることが使命であると考えEU全体で統一的な認可制度を作り上げています。まさに医者も研究者も支える医療経済圏ができているのです。
この研究所では、若い臨床医に夢を与え、叱咤激励していますが、システムとして彼らを含めたやる気のある研究者を支援する仕組みを、社会も、大学も強力に整備して行くべきです。研究を積極的に後押しし、グローバルな研究を進める工夫が必要です。
この研究所は、MDが30人とPhDが40人いるのですが、医学と工学の融合により最先端医学技術を開発する研究機関として、建物も出来るだけオープンで、壁の少ないスケルトンを基調として作りました。
聞き手:
最後に、山中先生へのエールを
岡野:
山中先生はすばらしい研究成果をだされました。ノーベル賞の可能性も高いと思います。しかし、その成果を生かすには、従来の制度の中でできることをやると
いうことにとどまることなく、新しい体制を作り、支援して日本の中に新領域が定着するようにして行くことが重要です。治療に役立てる総合的研究推進戦略を
立てる必要があるでしょう。そうでないと、山中先生のようなエースをつぶしてしまいます。
(完)
セルシード
iPS細胞から移植用シート、臨床研究本格化 東京女子医大の岡野光夫教授
事故や病気で傷ついた臓器や組織を補う再生医療のひとつとして注目を集める細胞シート。患者本人の細胞を培養してシート状に加工して作るもので、東京女子医科大学は今年、iPS細胞から作った心臓の細胞シートを使った治療の開発に向け大阪大学などと共同研究を本格化させる。細胞シートの大量供給のための準備も進める。細胞シートの考案者で臨床研究をけん引する同大の岡野光夫教授に、細胞シートを使った再生医療の展望を聞いた。
■阪大と共同で動物治療研究
――今年の具体的な動きは。
「ひとつは、大阪大学の澤芳樹教授のグループと、iPS細胞から作った心筋細胞を細胞シートにして、動物の治療を試みる。効果や安全性などを検討する。すでにヒトのiPS細胞から心筋細胞を作ることには成功しており、2年後をメドに計画している重症な心臓病患者への治療に向けて弾みをつける。」
――細胞シートの強みは。
「細胞シートは再生医療を実現するためにはなくてはならない技術だと考えている。多くの細胞はあるていどまとまって機能するので、細胞をひとつひとつ移植してもうまく働かないものが多い。細胞同士がくっついた細胞シートは特殊な高分子を敷いた培養皿の上で細胞を増やし、さらにシート状に加工して取り出す。培地からはがすときに薬品などを使わずに温度変化ではがれる。薬品や物理的な衝撃で細胞の表面の膜たんぱく質などを壊さずに細胞を一定の塊のまま移植できるので、細胞の機能を温存できるのが強みだ。患部に貼ると、新しい細胞を補ったり治癒を促したりする効果があると考えている」
――ほかの臨床研究の計画や進捗状況は。
「肺に穴が開いて空気が漏れ出る気胸と、真珠腫という病気について、臨床研究を始めたいと考えている。
肺気胸では、患者の皮膚から取った細胞でシートを作って穴に貼る。女子医大の外科グループと組む。
難聴などを引き起こす真珠腫性中耳炎では、東京慈恵会医科大学の耳鼻咽喉科と共同で、患部を手術で取り出した後に細胞シートを移植し、聴覚を温存できるようにする治療を試みる。シートは患者の鼻の粘膜の細胞から作る」
「すでに、私たちと共同研究をしている企業の中には、実用化を見据えた動きも出ている。例えば、バイオベンチャーのセルシード(東京・新宿)は目の角膜の病気に細胞シートを使った治療を開発、フランスで臨床試験(治験)を終え、欧州での製造・販売の承認の取得を目指している。テルモも昨年2月から心臓病患者を対象に国内3つの病院で治験を始めた」
――昨年、日立製作所などと組んで細胞シートの全自動培養装置を開発した。その後の進展は。
「細胞シートを使った再生医療を実現するためにシートの供給技術の整備も進んでいる。細胞シートの全自動培養装置は、国の最先端研究開発支援プログラム(FIRST)で日立や日本光電などと開発を進めてきており、技術的にはほぼ完成した。患者の口の粘膜や足の筋肉組織などから細胞を取り出し、必要な細胞を培養して増やし、シートにするなどの工程をすべて人手に頼らずにできる。各工程を担う装置を組み合わせることで、さまざまな組織を培養もできる。手作業でシートを作るときに必要な専用の部屋や技術者が不要になり、製造コストなどを大幅に下げられる。今年中に、動物での治療実験を進め、最終的な性能を確認する予定。そのあと人間の細胞で試験につなげる」
■日本から世界の病院に供給
――全自動装置を使うことで、どんな再生医療の姿を描いているのか。
「新しい装置を設置した細胞工場に病院が患者から取りだした細胞を送ると、手術日までに細胞シートが作られて郵送で送り返される。日本の細胞工場で作ったシートを世界中の病院に供給する。日本発の技術で世界の患者を治したい。並行して細胞シートを使った治療ができる医師の養成も進めている。現在、欧米をはじめ、韓国・中国などから興味を持っている医師を受け入れて技術を教えている」
「医療技術は医師と研究者が両輪で動いていかないと進歩しない。日本の有力大学や研究所は基礎研究が中心で論文を書くことが目標になっている。その結果、医療現場で使う医薬品や診断機器などの多くを輸入することになり、患者は世界標準の治療を受けようとすると高額の医療費がかかるようになってしまった。この状況を変えたい」
岡野光夫/著 「細胞シート」の奇跡 人はどこまで再生治療できるのか
2007/5 阪大沢教授が世界初の細胞シートによる心臓手術
拡張型心筋症 心筋細胞の機能低下で収縮力が低下、心室が拡張
心臓移植しかなかった。
太腿の筋芽細胞を使用
筋芽細胞は筋肉組織を修復する、大腿筋も心筋も同じ
筋芽細胞が心臓と一体化、毛細血管を誘導、周囲組織を修復するサイトカイン(蛋白質)を出し続けた。
移植 血液型(赤血球タイプ)
拒絶反応(HLA:白血球タイプ)
免疫抑制剤 他の部分にも影響:感染症や癌のリスク、副作用
幹細胞
ES 受精卵---数日後---胚盤胞
内部細胞塊(ES)---胎児に
栄養外胚葉 ---胎盤
ESは胎盤のみ、作成できない(前の段階で分離してしまっている)
細胞シートの問題
それまでは出来たシートを酵素処理しシャーレから取り外していた。
表面タンパク(センサー、レセプター、リガント---)を破壊、有用性が毀損
岡野氏
ポリマー研究からスタート
親水性のPHEMA ポリ2-ヒドロキシエチルメタクレートと
疎水性のPSのブロック共重合体
親水性と疎水性のナノドメイン(10ナノほどの間隔でストライプ状に並ぶ)
血小板の凝集が抑制され、血栓が生じなくなる。 ----人工臓器への道
早大から女子医大 医用工学研究施設へ
ユタ大学へ
DDSの研究(免疫抑制剤などで重要)
ポリ(N-イソプロピルアクリルアミド)
32℃以上で不溶化し沈殿、以上では水に溶ける
薬をいれた容器の栓をこれで作ると、
転移温度を37.5℃とすると、高熱では栓が縮まり薬を放出、平熱では栓が大きくなり孔はふさがる。
細胞シートにこれを利用
培養皿にこれを薄く敷き詰める。
37℃(疎水性)で細胞をまくと、密着し増殖
その後、20℃に下げると、親水性に変わり、間に水が入って綺麗に剥がれる。
VB セルシードを設立
日本では厳しい薬事法で、認可に手間と時間がかかる。
2007年 フランスで治験
2013年 細胞シート工場(予定)
実験治療も自ら作ったシートのみ可能
治験には確認申請が必要 安全性や治療効果を裏付ける膨大なデータが必要 (現在は事前相談となっている)
角膜 阪大 西田教授
角膜上皮の治療
口腔粘膜の上皮細胞を利用
移植すると、角膜上皮に近い状態で分化
食道がん
粘膜上皮の切除でその下の平滑筋層が剥き出しになり、炎症を起こし、「狭窄」
バルーンによる膨らますことが必要(40~50回も)
肺気胸
歯根膜 歯周病治療
親知らずから歯周靭帯の幹細胞を採取し培養
三次元シート 血管をいかに通すかがキイ
4枚を超えると毛細血管が伸びる前に細胞が死ぬ。
解決策 細胞シートに血管内皮細胞を入れておく。
→ 多段階移植
3枚ー1日後(血管接続)-3枚 10回繰り返し、30枚、1mmのシート
これを培養装置で出来るよう、実験中。
課題 神経細胞
パーキンソン病 脳内の神経細胞の変性でドーパミン不足、アセチルコリンの過剰など
細胞シート研究の特区

